31.05.2018 Ангина и вирусный фарингит имеют внешнее сходство, но разный характер. При...
Лимфома является заболеванием, преимущественно поражающим людей от 40 лет, но иногда ее...
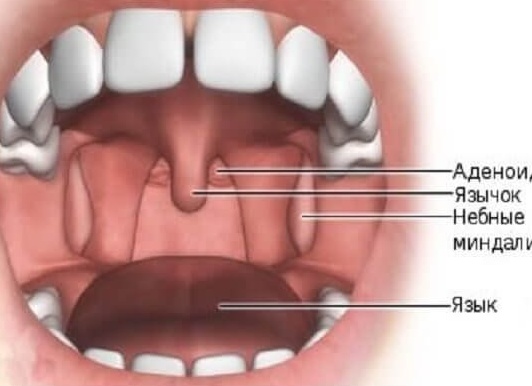
Этот тип миндалин находится в полости носоглотки и называется «носоглоточными». Когда они...
Гланды (небные миндалины) – лимфоидные скопления, которые выполняют защитную и кроветворную функции....
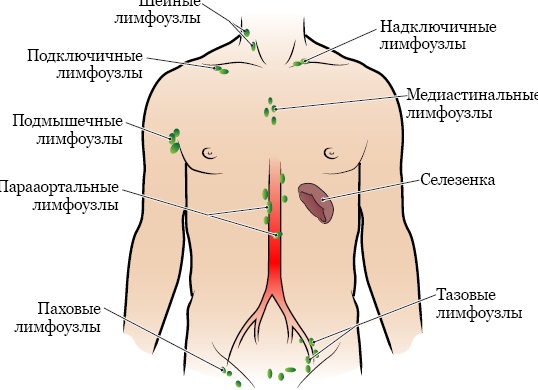
29.05.2020 Лимфатическая система человека состоит из сосудов и узлов. Последние имеют определенную...
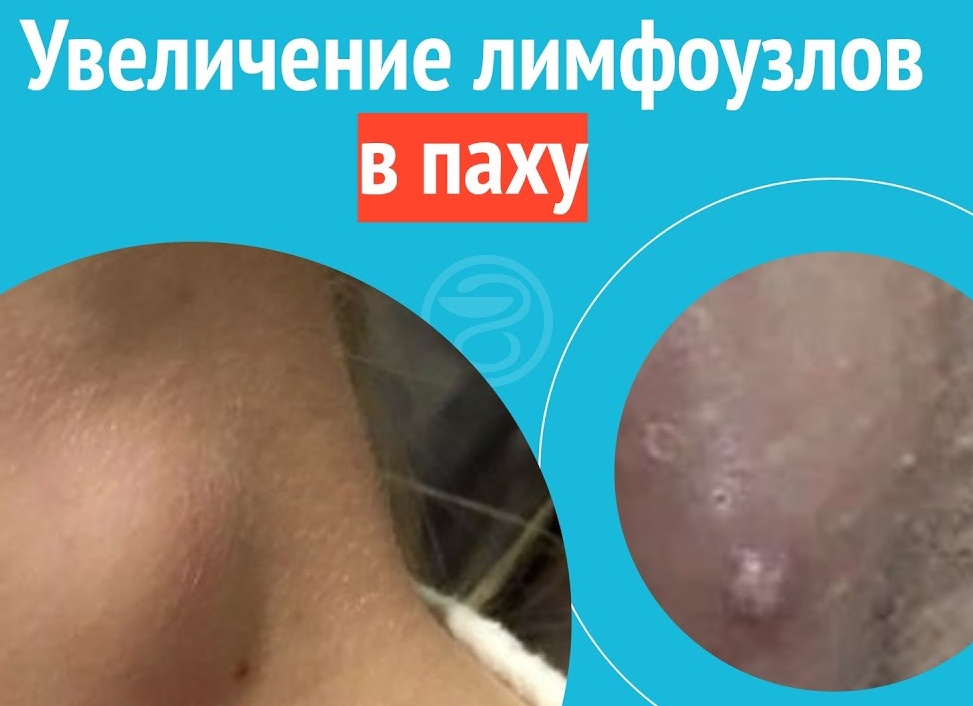
Патологии лимфатической в настоящее время значительно распространены. Одна из них – лимфаденопатия...
Сегодня мы разбираемся, как расшифровать аудиограмму. В этом нам помогает Светлана Леонидовна Коваленко — врач...
Маленький организм в большинстве случаев успешно справляется с инфекцией. Сигнализируют о невидимой...
29.05.2020 О меланоме лимфатических узлов говорят, когда меланома пускает метастазы в лимфатическую...
Парааортальные лимфоузлы находятся в брюшной полости, в пространстве забрюшины. Обнаруживаются также и...